- Home
- Chi sono
- Indirizzo
- Foto Gallery
- La Visita
- Chetogenica e Nep sondino
- Attività sportiva
- Strumentazioni
- Nutrizione
- Blog (commenti,articoli,testimonianze)
- Mineralogramma e metalli tossici -medicina integrata-
- Calcola il tuo peso ideale
- Ricette consultabili
- Test Nutrigenetici Dna
- Concorsi militari
- Libro "Mai piu chili di Troppo"
- Corso formazione
- Dieta on line a distanza
- MI Sculpt Riduzione grasso
- Digiuno Intermittente
- PRIVACY
- Nuova
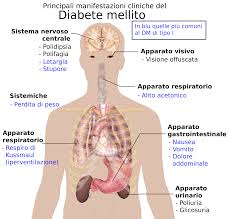 L' approccio alla malattia diabetica si basa su tre elementi fondamentali: dieta, esercizio fisico e trattamento farmacologico (insulina o ipoglicemizzanti orali) con diversa priorità a seconda del tipo di diabete. L’approccio nutrizionale rappresenta il trattamento di base anche in considerazione del fatto che circa un terzo dei pazienti diabetici può essere compensato con la dieta e che, nei pazienti in trattamento farmacologico, ciò consente il mantenimento al minimo della terapia. Un efficace controllo del diabete, in qualunque stadio e di qualsiasi tipo, è dunque possibile con il controllo ottimale della dieta. Essa si propone i seguenti scopi: 1. Fornire le calorie sufficienti per raggiungere e mantenere il peso corporeo nei limiti fisiologici; 2. Fornire un’alimentazione razionalmente ottimale dal punto di vista qualitativo; 3. Consentire la migliore regolazione dei valori glicemici durante le 24 h mediante la più opportuna scelta degli orari dei pasti; 4. Contribuire a prevenire le complicanze acute del diabete insulino trattato e quelle croniche del diabete in genere come la nefropatia autonomica, l’ipertensione e le malattie cardiovascolari (CVD). Gli obiettivi comportamentali e clinici specifici di ogni paziente vanno poi discussi, negoziati e stabiliti singolarmente. A conferma dell’importanza della dieta nel trattamento del diabete, diversi studi hanno dimostrato che il programma di trattamento del diabete deve mirare al raggiungimento dell’euglicemia per ritardare la comparsa o rallentare la progressione delle complicanze, suggerendo che la nutrizione può essere considerata l’elemento critico, fondamentale, nel trattamento del diabete, ai fini del raggiungimento di un efficace controllo della glicemia nei pazienti. L’American Diabetes Association ha proposto, nel corso degli anni, diverse linee guida sulla nutrizione, in cui inizialmente era prevista una percentuale di carboidrati intorno al 40%, poi aumentata fino al 55-60%, le proteine erano fissate in quantità pari a 0,8 g/kg e i grassi erano inferiori al 30%; nel 1994 è stato proposto un nuovo schema basato su una percentuale fissa di proteine (10-20%) e una variabile di grassi (con meno del 10% di grassi saturi) e carboidrati da valutare in base allo stato nutrizionale del paziente. Sono stati inoltre inclusi saccarosio ed altri zuccheri semplici nel piano alimentare del diabetico Terapia nutrizionale nel diabete di tipo 1 All’esordio la sintomatologia del paziente diabetico di tipo 1 è solitamente caratterizzata da significativo calo ponderale, poliuria e polidipsia, perciò la terapia è inizialmente tesa a ripristinare il bilancio idrico, la massa muscolare e i depositi di glicogeno e di grassi. In seguito l’elemento fondamentale di cui tenere conto è rappresentato dal fabbisogno insulinico su cui va adeguata l’assunzione degli alimenti e l’attività fisica, e il numero di somministrazioni giornaliere, che permette flessibilità riguardo alla dose di insulina rapida, modificabile in base alla glicemia prepasto, alla quantità di cibo e all’attività fisica ma anche impone l’applicazione di un regime dietetico di base da adottare nel caso in cui tale flessibilità renda difficile il controllo della glicemia; l’integrazione di questi elementi può essere considerata soddisfacente quando l’euglicemia è ottenuta con la minima dose di insulina possibile (indicativamente 0,8 U/kg/die). E’ di particolare importanza che la terapia nutrizionale prescritta al paziente si basi su una completa valutazione dello stato nutrizionale del paziente diabetico; tale aspetto comprende una definizione delle abitudini alimentari precedenti l’esordio della malattia, l’età del paziente, le sue abitudini giornaliere e l’ambiente in cui vive, sia per le diverse esigenze nutrizionali, sia per il coinvolgimento della famiglia o di altri responsabili dell’assistenza. Lo scopo ultimo è quello di ottenere un buon controllo metabolico così da prevenire o rallentare la progressione delle complicanze vascolari della malattia diabetica e la riprova del ruolo fondamentale svolto dall’aspetto dietetico del trattamento del diabete è emersa da studi che, esaminando l’influenza dei comportamenti nutrizionali sul migliore controllo glicemico ottenuto nei pazienti trattati con terapia insulinica intensiva rispetto a quelli con terapia convenzionale, ha verificato che il contributo maggiore al controllo metabolico è determinato dalla costanza dei comportamenti alimentari, e , in particolare dalla disponibilità a seguire un determinato regime dietetico, dall’appropriato trattamento dell’ipoglicemia, dalla pronta risposta all’iperglicemia (più insulina e/o meno cibo) e dal consumo regolare degli spuntini serali prescritti . Altro elemento da considerare nel diabete di tipo 1 è la relazione del trattamento farmacologico con il peso corporeo che può, a sua volta, influire sulla terapia dietetica. Terapia nutrizionale nel diabete tipo 2 La terapia nutrizionale del diabete tipo 2 varia in relazione al peso corporeo e alla terapia farmacologica attuata. Nei pazienti obesi finora si mirava ad una riduzione del peso corporeo, ma le raccomandazioni nutrizionali dell’ American Diabetes Association del 1994 hanno invece stabilito che la terapia nutrizionale deve essere rivolta soprattutto al raggiungimento degli obiettivi riguardanti il metabolismo glucidico e lipidico e la pressione arteriosa, soprattutto visti gli scarsi successi del mantenimento del peso a lungo termine (1). Le strategie nutrizionali, quindi, si basano su un ridotto apporto di grassi, sull’attività fisica e su una scrupolosa programmazione degli intervalli tra i pasti; la riduzione del peso deve essere lieve o moderata ottenuta mediante una combinazione tra la riduzione dell’apporto calorico e l’aumento dell’attività fisica. Nei pazienti non obesi la terapia nutrizionale punta al controllo della glicemia e della lipemia e al mantenimento del peso corporeo, modificando, ad esempio, le calorie derivanti dai carboidrati assunti con un pasto e/o utilizzando pasti piccoli e frequenti. Non si può affermare che esista una dieta “per diabetici”. Il regime dietetico deve essere personalizzato in funzione delle abitudini alimentari e dello stile di vita, adattati però al diabetico, alle sue condizioni metaboliche, alla sua età, alla sua attività fisica ed alla terapia condotta. I parametri per l’accertamento delle condizioni metaboliche (glicemia, colesterolo, trigliceridi, emoglobina glicosilata, peso corporeo) fanno da supporto indispensabile per il controllo della malattia, ma l’alimentazione corretta rimane il punto focale della terapia e forse il maggiore strumento per evitare o ritardare le complicanze specifiche e non specifiche del diabete. E’ da tenere comunque sempre presente che la corretta alimentazione è il risultato di una opportuna educazione, che rappresenta la chiave fondamentale per l’autogestione alimentare. Fonte Ministero della Salute
0 Comments
Leave a Reply. |
Categories |
- Home
- Chi sono
- Indirizzo
- Foto Gallery
- La Visita
- Chetogenica e Nep sondino
- Attività sportiva
- Strumentazioni
- Nutrizione
- Blog (commenti,articoli,testimonianze)
- Mineralogramma e metalli tossici -medicina integrata-
- Calcola il tuo peso ideale
- Ricette consultabili
- Test Nutrigenetici Dna
- Concorsi militari
- Libro "Mai piu chili di Troppo"
- Corso formazione
- Dieta on line a distanza
- MI Sculpt Riduzione grasso
- Digiuno Intermittente
- PRIVACY
- Nuova
 RSS Feed
RSS Feed
